Acompanhe a matéria publicada no O GlOBO.
Autor: José Antônio Alves de Moraes Filho
Rejuvenescimento facial
TIRE SUAS DÚVIDAS SOBRE O TRATAMENTO
- Qual a importância da toxina botulínica A para o rejuvenescimento facial?
À medida em que envelhecemos, a pele começa a perder volume e elastici-dade. Linhas faciais ou marcas de expressão começam a ser tornar visíveis e definitivas devido a atividades repetitiva dos músculos da face. A toxina botulínica A é aplicada em pequenas injeções e atua na musculatura, reduzindo a atividade muscular. Evitando-se a contração, as marcas do tempo suaviza-se, permitindo-lhe uma aparência natural e revigorada. Atualmente é um dos recursos mais utilizados por seus resultados rápidos e evidentes. - Que resultados posso esperar da toxinas botulínica A?
Os efeitos podem ser notados no prazo de 2 a 3 dias após a aplicação, com efeito visível no máximo em um mês. A toxina botulínica A não irá afetar a sua capacidade de franzir a testa ou sorrir, ela simplesmente irá diminuir o aparecimento de rugas durante esses momentos. Para manter os resultados, sugere-se nova aplicação a cada 4 a 6 meses. No entanto, a duração do efeito pode variar entre indivíduos. Consulte seu médico para saber quando uma nova aplicação deve ser feita.

A toxina botulínica A pode ser indicada para: - Quais são as possíveis causas para a toxina botulínica A durar menos?
Existem casos descritos de formação de anticorpos contra as toxinas botulínicas A, principalmente nos casos de uso repetitivo e de altas doses. Isso diminui ou neutraliza sua ação, fazendo com que a toxina botulínica A não cause relaxamento muscular e atenue a ruga. - Podem ser feitas aplicações de toxina botulínica A junto com outros procedimentos estéticos?
Sim, é possível dependendo do paciente, os resultados são otimizados com a associação de outros tratamentos como peelings, preenchimentos, lasers, entre outros. - A toxina botulínica A pode ser aplicada durante a gestação e a amamentação?
A toxina botulínica A não deve ser utilizada durante a gestação ou amamentação, pois não existem estudos clínicos que comprovem que ela é inócua ao bebê. - Quanto tempo demora o procedimento e quais os cuidados devem ser tomados?
Normalmente o procedimento é rápido e dura cerca de 20 minutos. O tratamento é praticamente indolor, porém para aumentar o conforto do paciente, pode-se utilizar um creme anestésico no local antes da aplicação. Logo após o procedimento, é possível retornar às atividades habituais, mas é recomendado não abaixar a cabeça ou deitar durante o período de 4 horas e evitar esforços físico assim como exposição ao sol por um período de 24 horas.Referências Bibliográficas: 1. Frevert J. Xeomin: na innovative new botulinum toxin type A. Eur J Neurol 2009; 16(2):11-3. 2. Carruthers J, Fagien S, et al. Consensus recommendations on the use of botulinum toxin type A in facial aesthetics. Plast Reconstr Surg 2004; 114(Suppl6):1-22. 3. Kanosvsky P, Slawek J, Denes Z, et al. cy ande safety of botulinum neurotoxina NT 201 in post-stroke upper limb spasticity. Clin Neuropharm 2009; 32(5):259-65. 4. Bula do produto.

Uma das opções para rejuvenescimento é a toxina botulínica. Com o passar do tempo, as rugas começam a aparecer e ninguém gosta de conviver com elas. Afinal, quem não quer parecer jovem por mais tempo, ter confiança e autoestima elevadas sempre? Uma das opções para rejuvenescimento é a toxina botulínica A. Além de ser utilizada para tratamentos como estrabismo, espasticidade e torcicolos por especialidades médica como oftalmologista e neurologia há mais de 20 anos, também é utilizada em procedimentos estéticos para atenuar as rugas da face e marcas de expressão.
Os efeitos da perda de visão

Degeneração Macular:
Normalmende uma condição relacionada à idade na qual a visão central se deteriora. Leitura reconhecimento de semblantes e trabalhos que requeiram boa acuidade visual se tornam difíceis.

Retinopatia Diabética:
Caracterizada por alterações vasculares. É uma doença na retina que pode causar pequenos sangramentos e, como consequência, a perda da acuidade visual.

Glaucoma:
Glaucoma é um dano no nervo óptico com perda de campo visual. Pode ser devido a uma pressão ocular elevada e/ou alterações vasculares.

Catarata:
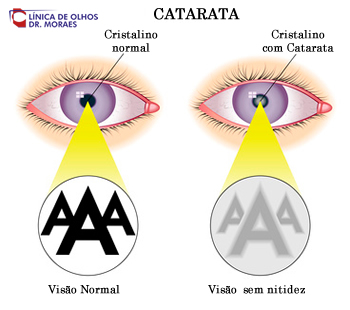
É uma opacidade do cristalino. O cristalino é a lente que temos dentro do olho. Quando ela fica opaca, causa diminuição da visão,
que, não melhora mesmo com o uso de óculos.

Cegueira:
É a falta do sentido da visão. A cegueira pode ser total ou parcial; existem vários tipos de cegueira dependendo do grau e tipo de perda de visão.
O simulador acima foi inspirado o mais próximo possivel do modelo 1 – Kanski JJ.Clinical Opthalmology Butterworth – Heinemann, Oxford, 3ed 1994. Os textos aqui publicados foram extraídos do simulador Pfizer XTD/XCD/MCD0601 Lâmina efeitos da Visão COD.:197087.
Na lâmina original onde estão as imagens fotográficas é transparente, no designer desta lâmina colocamaos uma foto onde deveria ser transparente (Transparência é o local que a pessoa estaria enchergando), com esse efeito da para compreender melhor os efeitos da perda de visão.
Lentes de Contato
Para que servem as lentes de contato?
As lentes de contato são utilizadas com finalidade:
- Terapêuticas para proteção da córnea (ferimento perfurante, queimaduras químicas…)
- Ópticas para correção dos vícios de refração (miopia, hipermetropia, astigmatismo e presbiopia) e regularização da superficie da córnea(ceratocone, distrofias…)
- Cosméticas para modificar a cor dos olhos; para corrigir desfigurações.
Lentes de contato podem ser uma boa opção para pacientes qsue tem grau somente em um dos olhos: graus elevados e parapacientes cuja armação machuca e incomoda na região do nariz e orelhas.
Algumas vantagens do uso de lentes de contato sobre óculos.
- Não provocam distorções periféricas da visão como nos óculos.
- No esporte.
- Permitem melhor visão em alguns erros de refração: como nas altas miopias, astigmatismos irregulares: ceratocones; nistagmo e outras alterações oculares.
- Promovem uma imagem retiniana do tamanho normal, especialmente em pessoas com altos graus e que tenham feito cirurgia de catarata sem implante de lente intra-ocular

Clínica de olhos Dr. Moraes
Lentes de contato descartáveis e não descartáveis.
O paciente tem dúvidas com relação as lentes gelatinosas e descártaveis e não descartáveis. Por exemplo, muitos acreditam que as descartáveis de um mês não necessitam limpeza diária, mas necessitam. E que as não descartáveis duram por vários anos, o que não ocorre. Seguem algumas orientaçães:
Características comuns das lentes gelatinosas descartáveis e não descartáveis e não descartáveis.
– Necessitam de exame oftalmológico antes de ser iniciar o uso;
– O profissional capacitado para indicar qual lente será ideal para você é o oftalmologista;
– Podem, ser usadas diariamente;
– Devem ser retiradas todos os dias (não é recomendado dormir comas lentes, mesmo as descartáveis;
– A quantidade de horas diárias que a pessoa pode ficar com as lentes, é variavel, dependendo de um exame oftalmológico para indicação;
– Ambas necessitam de limpeza e desinfecção (com exceção das lentes descartáveis de um dia, que você usa e joga fora no mesmo dia);
– Podem ser utilizados colírios lubrificantes indicados para uso sobre lentes;
– O estojo utilizado deve ser limpo uma vez por semana e descartado de 4 a 6 meses;
Lentes descartáveis:
– Deve ser respeitada a data do descarte; não ultrapassar o prazo;
– O preço é maior que a não descartável pois levará mais lentes;
– Diminuiçao do risco de complicação ocular por depósitos na superficie da lente;
Lentes não descartáveis:
– Devem ser trocadas no máximo em um ano; muitos pacientes por alteração na composição da lágrima trocam as lentes em 5, 6 meses. Por isso é fundamental o controle com o oftalmologista que avalia as condições em dque estão a lentes.
– Preço meno que a descartáveis.
– Maior risco de problemas oculares lpor aumentar as chances de depósitos na superfície da lente.
Por que não se pode dormir com lentes de contato?
Os oftalmologistas sempre dizem dque qsuem usa lentes deve retirá-las ao dormir. Mas por quê? Eles explicam que as lentes de contato dificultam a oxigenação da córnea ( que fica bem na superfície do globo ocular). Assim quem dorme sem retirar as lentes corre o risco de causar danos a ela, desde pequenos machucados até lesões mais graves. Esses machucados são abertura para que micróbios nocivos entre nos olhos e causem problemas. Além disso, retirar as lentes para dormirevita irritações e alergias nos olhos. Os oftalmologistas afirmam ainda que algumas pessoas têm uma tolerância maior às lentes durante a noite, mas que ainda assim não é indicado cultivar o hábito de dormir com elas. É preciso deixar o globo ocular descansar. Quem dorme sem tirar as lentes corre 20 vezes mais riscos de ter uma lesão infecciosa; por isso, nunca se esqueça de tirar suas lentes de contato quando for dormir.
Lente de contato Rígidas.
Há caso em que o médico decide que se deve fazer a adaptação das lentes de contato rígidas. Geralmente são olhos sque apresentam altos graus de astigmastismo, doenças corneanas como ceratocone, olhos dque foram submetidos a transplante de córnea ou após acidente ou complicação de cirurgias oculares.
Essas lentes de contato, possibilitam a correção de graus mais complexos. A permeabilidade ao oxigênio destas lentes se deve ao fato de que apesar de serem rígidas elas contém em sua estrutura a substancia flúor e o silicone. Esta fórmula especial do material além de permitir a passagem do oxigênio através da lente, torna a superfície da lente menos aderente ao muco e às proteinas da lágrima. Em geral a permeabilidade deste material ao oxigênio pode ser maioraté do que aquele de algumas lentes gelatinosas, sendo portanto muito saudável para a córnea. Elas podem ser fabricadas em qualquer formato se adaptando aos mais variáveis tipos de irregularidades da córnea estas lentes, desde dque bem cuidadas podem oferecer conforto de boa visão até por 2 a 3 anos.
Contudo, como são rígidas ainda há uma certa dificuldade no processo de adaptação feita pelo oftalmologista através dos testes e exames realizados após a consulta oftalmológica. Estas lentes são mais difíceis de se colocar e retirar dos olhos porém corrigem a grande maioria dos diferentes tipos de graus. Como as lentes de contato duras clássicas as lentes gás permeáveis não são recomendadas para atividades físicas de grande impacto.
Cirurgia de Catarata
A Catarata
Consiste na opacidade parcial ou total do cristalino (lente natural do olho). Geralmente atua de maneira progressiva. Inicia-se com a diminuição da acuidade visual mesmo com correção óptica. É uma doença ocular que pode ser congênita (mais rara) ou adquirida, que é a forma mais frequente.
As cataratas adquiridas, em geral, ocorrem em pessoas acima dos 60 anos e também são conhecidas como cataratas senis (envelhecimento do cristalino). Traumas oculares, inflamações intraoculares, exposição excessiva à radiação (ultravioleta) diversas doenças sistêmicas (como o diabetes), e certos medicamentos (como corticosteroides) são causas conhecidas.
Sintomas
Sintomas de catarata: Além de causar a diminuição da visão, as pessoas podem observar imagens duplas, confusão para ver e distinguir cores, alteração frequente do grau do óculos, dificuldade para a leitura e a distância, também a visão pode piorar com luminosidade. Geralmente ocorre bilateralmente e é a maior causa de cegueira no mundo.
Tratamento de Catarata
Não existe tratamento clínico para catarata, este é sempre cirúrgico. A partir do momento em que a baixa acuidade visual não é mais corrigida com o uso de correções ópticas há indicação cirúrgica. O momento propicío para a realização da cirurgia depende do comprometimento que esta o pacificação vem trazendo ao cotidiano e as funções habituais do paciente piorando sua qualidade de vida.

A técnica cirúrgica mais moderna para o tratamento da catarata, consiste da remoção do cristalino por micro fragmentação e aspiração do núcleo, num processo chamado Facoemulsificação, onde após a retirada completa da catarata, é implantada uma lente intraocular.
Atualmente, temos também a opção de corrigir erros refrativos (miopia, hipermetropia, astigmatismo e presbiopia) na cirurgia de catarata, ou seja, além de retirarmos a catarata contamos com uma variedade de lentes intra-oculares que ajudam a corrigir esses erros refrativos. Consulte o nosso especialista em catarata para saber qual a lente intraocular é a mais indicada para melhor satisfazer a sua visão no pós-operatório.
Pós cirúrgico
Geralmente, após breve recuperação cirúrgica na clínica, o paciente recebe alta e vai para casa onde deverá se recuperar. O retorno gradativo da visão inicia-se dentro do primeiro dia, conforme o organismo do paciente. Em poucos dias o paciente retorna às atividades do dia – a – dia, de acordo com as instruções do cirurgião.
Durante o período pós cirúrgico inicial, o cirurgião prescreverá medicamentos para acelerar a cicatrização e reduzir o risco de infecção. A cirurgia por facoemulsificação não utiliza raio laser Se, meses ou anos após a cirúrgia, a cápsula que envolve a lente intra – ocular se tornar embaçada o problema é então , tratado a laser de maneira rápida e indolor, com o equipamento chamado YAG laser.
Glaucoma
Saiba o que é Glaucoma
O Glaucoma é uma doença ocular causada principalmente pela elevação da pressão intra-ocular que provoca lesões no nervo ótico e, como conseguência, comprometimento da visão. Se não for tratado adequadamente, pode levar à cegueira.
Há vários tipos de glaucoma crônico simples ou glaucoma de ângulo aberto que representa mais ou menos 80% dos casos, incide nas pessoas acima de 40 anos e pode ser assintomático. Ele é causado por uma alteração anatômica na região do ângulo da câmara anterior , que impede a saída do humor aquoso e aumenta a pressão intra-ocular.
A principal característica do glaucoma de ângulo fechado é o aumento súbito de pressão intrao-cular. O glaucoma congênito (forma mais rara) acomete os recém -nascidos e o glaucoma secundário que é decorrente de enfermidades como diabetes, uveítes, cataratas, etc.

Sintomas
Glaucoma é uma doença assintomática no início. A perda visual só ocorre em fases mais avançadas e compromete primeiro a visão periférica. Depois, o campo de visual vai estreitando progressivamente até transformar-se em visão tubular. Sem tratamento, o paciente fica cego.

De modo geral, a doença aparece com mais fredquência a partir dos 40 anos, mas pode ocorrer em qualquer faixa de idade, dependendo da causa que provocou a pressão intra-ocular mais elevada.

A pressão intra-ocular pode variar de hora em hora e é afetada por diversos fatores que incluem a frequência cardíaca, a quantidade de líquido que você ingere e a posição do corpo. Essas variações naturais não causam danos ao olho. A pressão intra-ocular elevada, por si só, não é sinal de glaucoma visto que a pressão “normal” varia de pessoa para pessoa. Mas pode ser um dos indicadores do distúrbio pressão intra-ocular.
 Foto do Parque das Águas de São Loureço
Foto do Parque das Águas de São Loureço
retratando a visão de uma pessoa com Glaucoma.
Diagnóstico
De modo geral, dois sinais merecem a atenção: pressão intra-ocular acima da média e alterações no nervo ótico, perceptiveis no exame de fundo de olho. Outros fatores e exames podem ajudar a confirmar o diagnóstico.
Risco de sofrer de galucoma aumenta em pacientes com:
- Ascendência africana;
- Alguém em sua família tiver glaucoma;
- For diabético;
- Tiver alta miopia;
- Há muito tempo for usuário regular de cortisona, esteróides usados em alguns cremes medicinais e em bombinhas para asma;
- já teve uma lesão ocular.

e a melhor qualidade de vida. Quando faz o tratamento.
Tratamento
Inicialmente o tratamento é clínico e à base de colírios. Existem drogas por via oral que só são usadas em casos de emergência. Alguns tipos de glaucoma estão associados a distúrbios que requerem tratamento específico. Cessada a causa, a pressão intra-ocular regride e o problema visual desaparece. Portanto, a medicação oftalmológica é usada por prazo curto enquanto se trata a outra doença que provocou o glaucoma.
O glaucoma crônico – tipo mais comum da doença – exige o uso constante de collírios pela vida inteira, porque não têm cura. Como pode ser controlado por meio de medicação cirurgia ou raio laser, o paciente precisa ser mantido sob controle ininterruptamente. Tratamento inadequado ou falta de tratamento podem levar à cegueira.
Recomendações
Consulte com regularidade o oftalmologista, principalmente a partir dos 35 anos. O diagnóstico precoce do glaucoma é fundamental para o controle da doença;
Não se descuide da adesão ao tratamento. Muitas pessoas deixam de seguir as recomendações do médico, primeiro pela ausência de sintomas, depois, porque os medicamentos são muito caros. Esse descuido pode ter graves consequências.